Les étourdissements sont une plainte fréquente dans nos urgences, la troisième en termes de fréquence. Pour les lecteurs réguliers, vous me pardonnerez cet écrit plus long et technique… Il se veut un aide-mémoire et d’enseignement, pour les résidents à qui j’enseigne. Mon objectif cette semaine est de laisser des liens de ressources utiles, des raccourcis pour des vidéos, afin que chacun puisse prendre le temps qu’il faut pour décanter ce sujet plus « technique », surtout en ce qui a trait à l’examen physique du patient « étourdi ». L’objectif est de mieux identifier le patient étourdi constamment qui présente une cause centrale. Pour les gens en soins infirmiers ou soins ambulanciers, la section sur les éléments inquiétants « à l’histoire » sera la plus pertinente.
Donc, pourquoi le patient « étourdi » est aussi « déséquilibrant » pour nous ? Est-ce une question de complexité ? À dire vrai, le diagnostic différentiel n’est pas vraiment plus large que celui d’une DRS ou de la dyspnée. Est-ce une peur de « manquer un diagnostic grave » ? Pourtant, on jongle avec l’incertitude de manquer une maladie « mortelle » pour bien d’autres syndromes… pensez aux lipothymies / perte de conscience, céphalées sévères, et j’en passe…
Je pense qu’une grande partie de la réponse se trouve dans l’approche traditionnelle qui est enseignée. En fait, avec le patient étourdi, on continue de suggérer à l’étudiant de demander d’abord au malade de bien décrire ce qu’il entend par « étourdi » :
– Est-ce un vertige, une sensation de rotation ? (cause oreille interne ou tronc cérébral / cervelet)
– Ou une faiblesse / sensation de lipothymie, « voile noir », faiblesse subite ? (cause cardiaque ou vasovagale / réflexe / situationnelle)
– Ou plutôt une sensation d’instabilité / perte équilibre à la marche ? (cause neuromusculaire)
– Ou impression de tête légère, de flotter dans l’espace / hyperventilation ? (cause psychogénique)
Selon « les mots utilisés par le patient », on procède ensuite au diagnostic différentiel. Cela est beau, raffiné, cartésien… mais le problème dans la vraie vie, c’est que le patient a souvent du mal à nous expliquer dans quel algorithme il se trouve. Quand on demande à un patient étourdi une série de questions précises sur les sensations qu’il perçoit, puis qu’on répète les mêmes questions dans un ordre différent 6 minutes plus tard, plus de 50% des patients changent de catégorie d’étourdissements selon une étude de Newman-Toker DE et al. (Mayo Clin Proc. 2007 Nov;82(11):1329-40.) En comparaison, les patients étaient capables de reporter avec clarté et consistance la durée des symptômes et les facteurs déclencheurs. Les auteurs ont donc conclu :
“Descriptions of the quality of dizziness are unclear, inconsistent, and unreliable, casting doubt on the validity of the traditional approach to the patient with dizziness. Alternative approaches, emphasizing timing and triggers over type, should be investigated.”
Bref, la durée et les facteurs provocateurs semblent plus utiles pour le clinicien que la qualité du symptôme, chez le patient étourdi.
Et est-ce si surprenant ? De baser un diagnostic différentiel simplement sur la « qualité » du symptôme reporté par le patient (qui semble peu fiable par ailleurs selon l’étude de Newman-Toker) – c’est commencer avec des fondations friables… ce peut être utile parfois, mais cela ne fait pas foi de tout. De la même manière, on peut demander au patient de décrire sa DRS, mais on n’ira pas jusqu’à exclure une cause cardiaque si le patient mentionne une brûlure, ou une douleur épigastrique… on sait que la « description » de la douleur rétrosternale est un facteur parmi tant d’autres lors de l’évaluation d’un possible SCA. Les symptômes accompagnateurs, le lien à l’effort, mais aussi les facteurs de risques comptent pour bien davantage.
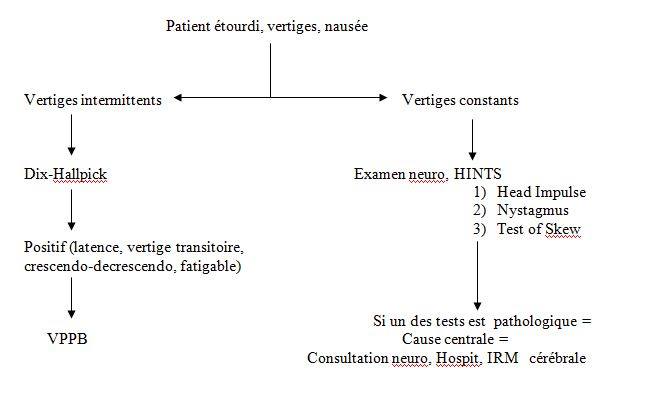
Au fond, tout ce que l’urgentologue désire pour le patient étourdi, c’est d’exclure une cause grave qui présente un danger imminent pour le patient : anémie sévère, infection occulte, désordre électrolytique important, arythmie, AVC du tronc / cervelet, une intoxication médicamenteuse, un Wernicke… Sinon, il y aura toujours un bon ORL ou interniste dans les semaines à venir pour déceler les cas de Ménière, les VPPB réfractaires, les SEP et les migraines basilaires. Chez le patient « intensément étourdi », avec vertiges constants, le rôle de l’urgentologue est de ne pas manquer les AVC centraux.
La vaste majorité des patients étourdis de manière « brève », « transitoire », aux changements de position, ne présentent pas d’ambiguïté diagnostique. Vous venez de reconnaître tout de suite le vertige positionnel paroxystique bénin, le fameux VPPB… la cause la plus commune. On pensera parfois à l’hypotension orthostatique chez ces patients, plus rare cependant. Dans le doute, l’examen du Dix-Hallpick prouvera rapidement votre première hypothèse. Le test du Dix-Hallpick est positif si :
– le patient est asymptomatique assis
– le patient développe un vertige avec nystagmus rotatoire une fois couché, après une latence de 5-20 secondes en moyenne
– le vertige se résout rapidement ensuite, pour une durée totale de moins de 1 minute, avec un pattern crescendo-decrescendo
Voici une vidéo expliquant la technique du Dix-Hallpick pour le diagnostic du VPPB :
https://www.youtube.com/watch?v=kEM9p4EX1jk
Que faire si le patient présente des symptômes de vertige avec le test du Dix-Hallpick, mais sans le nystagmus objectivable ? Il ne s’agit donc pas d’un test positif « classique », mais les études ont démontré que ces patients répondent de manière similaire au traitement par manœuvres de repositionnement. Ainsi, l’absence de nystagmus durant le Dix-Hallpick n’exclut pas le VBBP, si l’histoire est classique, et que le vertige reporté par le patient lors du test répond aux mêmes critères que ceux décrit ci-haut: latence, vertige transitoire, crescendo-decrescendo, fatigable (http://bestpractice.bmj.com/…/73/diagnosis/step-by-step.html).
Il faut se rappeler qu’un patient étourdi constamment (donc où le diagnostic différentiel passe vers la neuronite vestibulaire ou un AVC central, et non un VPPB) aura une détérioration de ses vertiges avec le Dix-Hallpick, ce qui ne prouve en aucun cas une cause bénigne ! ATTENTION donc au Dix-Hallpick « positif »… Il vaut mieux ne pas faire de Dix-Hallpick au patient qui présente des vertiges constants, pour ne pas brouiller les cartes.
La question « qui tue » : à quoi ressemble donc ce patient « étourdi », de manière constante (donc avec un syndrome vestibulaire aigu), chez qui on doit éliminer une cause centrale? Y a-t-il des éléments au questionnaire ou à l’examen pour nous aider à trancher?
À l’histoire :
Rend une cause centrale plus probable au questionnaire (adapté de Alexander A. Tarnutzer et al. CMAJ 2011. http://www.cmaj.ca/…/e…/2011/05/16/cmaj.100174.full.pdf+html ) :
1) Vertiges d’apparition brusque (secondes à minutes)
2) Épisodes de prodromes similaires dans les mois et semaines avant la présentation aigue
3) Douleur cranio-cervicale (+ LR 3.2), surtout si douleur sévère, subite, ou persistante > 72 hr (exclure dissection)
4) 4 D – diplopie, dysarthrie (ou voix rauque), dysphagie, drop attack (perte tonus subit)
5) 5e D – Disproportionné – symptômes de déséquilibre à la marche ou de vomissements disproportionné par rapport à la plainte du vertige / nystagmus
6) Âge et facteur de risque – comme avec les DRS, une probabilité plus élevée d’AVC sera rencontrée chez les patients avec multiples facteurs de risque (HTA, Diabète, DLD)
7) ATCD de trauma récent (TCC ou cervical) – + LR 3.8 pour une dissection vertébrale
Maintenant, ce qui est tout à fait inutile, qui n’aide pas à discriminer une neuronite vestibulaire ou labyrinthite d’une cause centrale :
1) Types de vertige
2) Facteurs aggravants (ex : mouvement empire symptômes… vrai pour les neuronites comme pour les AVC…les symptômes « continus » du patient seront pire avec le mouvement, peu importe si la cause est périphérique ou centrale… j’insiste encore ici sur le fait qu’un patient qui présente de simples vertiges « transitoires » aux mouvements ne fait pas partie du différentiel du syndrome vestibulaire aigu)
3) Symptômes auditifs associés
Poursuivons: qu’est-ce qui aide à prouver un AVC central à l’examen physique ?
1) Anomalie à l’examen neuro, incluant ataxie, instabilité à la marche importante, instabilité assise avec bras croisés, latéropulsion, dysmétrie… suggère fortement cause centrale
2) Examen physique « HINTS » sans anomalie – (- LR 0,02) très rassurant
3) Head impulse normal (donc pathologique = cause centrale) – + LR 18
Mais qu’est donc l’examen HINTS (Head Impulse, Nystagmus, Test of Skew) qui semble dans les études aussi sensible et spécifique qu’une IRM lorsque fait par des cliniciens chevronnés ?
1) Test du Head Impulse – tourner rapidement la tête du patient dans un plan horizontal en demandant au patient de fixer votre nez. Dans le vertige d’origine périphérique comme la neuronite vestibulaire, les yeux du patient effectueront une saccade de correction, lorsque la tête du patient est rapidement tournée du côté du déficit.
Voir la vidéo : www.youtube.com/watch?v=Wh2ojfgbC3I
À noter qu’un test du Head Impulse sans saccade correctrice (donc normal) évoque fortement un vertige d’origine central. Et oui, un head impulse normal est PATHOLOGIQUE !!! D’où l’importance de bien sélectionner les patients avec syndrome vestibulaire aigu… en effet, si vous faites ce soir le test à votre conjoint ou conjointe asymptomatique / en bonne santé, il est normal que ce dernier ne présente pas de saccade de correction. N’allez pas à l’urgence dans ce cas en prétextant qu’il souffre d’un AVC ! Premier principe du HINTS – le faire seulement aux patients constamment étourdi, avec syndrome vestibulaire aigu, qui présentent un tableau de neuronite ou de cause centrale possible…
Si vous trouvez qu’il est difficile de voir la saccade, Scott Weingart suggère sur son blog de filmer les yeux du patient en utilisant l’application « slow mo » :
https://www.youtube.com/watch?v=6r5UlCVBfx4
2) Nystagmus – qui change de direction selon la direction du regard.
Ce test est plus simple. Il suffit de demander au patient de suivre notre doigt de gauche à droite, jusqu’aux extrémités de ses champs visuels. Si la direction du nystagmus change selon la direction du regard (nystagmus à droite si patient regarde à droite et nystagmus à gauche si le patient regarde à gauche), on diagnostique alors une cause centrale (92% spécifique).
3) Test of Skew – test de l’écran
Il s’agit d’un simple test “cover – undercover”, où l’on couvre de la paume de la main, en alternance, l’oeil droit puis l’oeil gauche du patient. Un oeil qui doit se réajuster de manière verticale à ce test signe une cause centrale.
• Exemples de Test of Skew (test de l’écran) pathologique:
www.youtube.com/watch?v=zgqCXef-qPs ouhttps://www.youtube.com/watch?v=-J170K7VAdA
Bref, si un de ses 3 tests du HINTS pointe vers une cause centrale, le patient demande une évaluation intra-hospitalière et une consultation en neurologie. L’acrononyme pour se souvenir de ce que représente un HINTS pathologique est le suivant :
INFARCT = Impulse Normal / Fast-phase Alternating/ Refixation on Cover Test
Et croyez-le ou non, 15-20% des patients avec un AVC postérieur auront une résonnance magnétique cérébrale normale dans les premiers 48 heures. Le test du HINTS était alors plus sensible que l’IRM pour les présentations récentes !!! (Newman-Toker DE, et al. HINTS outperforms ABCD2 to screen for stroke in acute continuous vertigo and dizziness. Acad Emerg Med 2013; 20:986.)
D’ailleurs, nous n’avons pas encore parlé du scan cérébral. La tomodensitométrie est un outil épouvantable pour déceler une lésion au niveau du tronc cérébral ou du cervelet, ne révélant que de 10 à 40 % des infarctus postérieurs, selon les études. Bref, il semblerait que nous n’ayons pas le choix d’appliquer un questionnaire ciblé et l’examen physique complexe (dont le HINTS), pour se sortir de cette impasse. Il n’y a pas de test magique…
Après plusieurs mois d’essais, je dois dire que l’interprétation du test du « Head Impulse » est difficile… Dans les études originales, les examinateurs étaient des experts dûment formés. Nous n’avons pas de donnée pour valider la sensibilité et la spécificité en première ligne ou dans nos départements d’urgence. En attendant, j’essaie d’appliquer les trois tests du HINTS à chaque fois que j’évalue un patient avec vertiges persistants / constants, avec nausée ou vomissements, instabilité à la marche et nystagmus. Et je me garde de faire un HEAD IMPULSE aux patients avec vertiges transitoires… le Dix-Hallpick est le test de choix lorsqu’on suspecte un VPPB.
Si vous êtes perdu, c’est normal !!!! Il vous faudra peut-être regarder les vidéos ci-haut plusieurs fois, et chercher d’autres sources, afin que le tout fasse peu à peu du sens.
Décourageant ? Un peu, certes. Car à un sujet complexe comme le « patient étourdi », se greffe désormais une batterie de tests somme toute assez ardue au premier abord. De savoir cependant qu’avec expérience et entraînement, ces outils pourraient devenir aussi sensibles qu’un examen par résonance magnétique… je suis prêt à leur donner le bénéfice de doute, et à continuer de parfaire ma technique.
Je retiens donc, afin d’exclure un vertige d’origine central, chez un patient constamment étourdi:
– Toujours questionner les 4 D et porter une attention particulière à l’instabilité assise, aux facteurs de risques cardiovasculaires
– Faire un examen neuro complet, incluant les Babinski
– Faire les 3 tests du HINTS
o Head Impulse (normal = pathologique)
o Nystagmus (qui change de direction = pathologique)
o Test of Skew (ajustement vertical au test de l’écran = pathologique)
– Ne pas faire de scan cérébral qui est très peu sensible si suspicion de cause centrale, l’IRM est l’examen requis
– Ne pas faire de Dix-Hallpick au patient qui est constamment étourdi (on réserve ce test au patient avec vertiges intermittents, avec tableau de VPPB)
– Si incertain, demander de l’aide !!
En espérant que cela vous donnera «hâte » d’aborder votre prochain patient étourdi…
Dr Frédéric Picotte
Médecin de famille
Références:
Résumé du HINTS en présentation orale par un IPS :https://www.youtube.com/watch?v=fBBrwVLjSqA
Présentation du test HINTS par le Dr. Newman-Toker lui-même :http://www.kaltura.com/…/274…/entry_id/0_b9t6s0wh/embed/auto?
Boring EM – site anglophone qui présente sur le même sujet :
http://boringem.org/…/…/11/boring-question-dizzy-need-hints/
Étude déjà citée plus haut sur l’examen HINTS:
Newman‐Toker, D. E., Kerber, K. A., Hsieh, Y. H., Pula, J. H., Omron, R., Saber Tehrani, A. S., … & Kattah, J. C. (2013). HINTS outperforms ABCD2 to screen for stroke in acute continuous vertigo and dizziness. Academic Emergency Medicine, 20(10), 986-996. Link
Approche du patient étourdi selon la qualité des symptômes, avec diagnostique différentiel complet :
http://www.lemieuxbedard.com/emc/files/Etourdissements_Syncopes.pdf