Jeune femme de 22 ans, un peu tachycarde, avec une douleur pleurétique… dois-je « vraiment » faire des d-dimères?
L’approche au diagnostic de l’embolie pulmonaire est complexe. Bien qu’il ait été démontré que le jugement clinique performe aussi bien que les règles de décision clinique, nous savons que notre jugement se forge avec l’expérience… c’est d’ailleurs pourquoi j’aime les règles validées : elles sont souvent utiles en début de pratique. Néanmoins, le test des d-dimères est celui qui me donne le plus de maux de tête, dans tous les tests de l’urgence. D’une part, je dois me convaincre que la probabilité d’une embolie pulmonaire est faible avant de le demander (ie un score de Wells < 4, car sinon, le test ne veut rien dire). D’autre part, je dois me convaincre que je suis vraiment prêt à faire une V/Q ou un angio-scan à ce patient, sachant que les faux positifs avec les d-dimères font légion… Il y a donc un équilibre important en jeu, entre la sur-investigation coûteuse et le risque de manquer une maladie potentiellement fatale. Il y a quelques années, j’ai été charmé d’apprendre l’existence de la règle du PERC, qui permettait d’exclure une embolie pulmonaire chez les gens à très faible risque, sans même demander des d-dimères. Pour mieux retenir cette règle, je l’avais « adaptée » ainsi, en deux étapes faciles à appliquer cognitivement:
1) Aucun critère de Wells (donc patient à faible risque)
o pas de cancer actif
o pas d’hémoptysie
o pas de tachycardie (donc FC<100)
o pas d’ATCD personnel de phlébite ou d’embolie pulmonaire
o pas de signes cliniques de phlébite au membre inférieur
o présence d’un diagnostic alternatif plus probable
2) Aucun critère restant du PERC, ie…
o Pas de saturation < 94 %
o Pas d’hormone / contraceptifs oraux
o Pas âgé > 50 ans
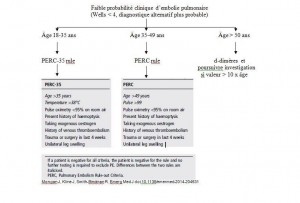
Vous imaginez que la règle est loin de convenir à tous les patients, en particulier totalement inutile pour tous les patients âgés de plus de 50 ans, chez qui la probabilité d’embolies pulmonaires est plus grande. Récemment, des données ont suggéré un seuil sécuritaire de d-dimères ajusté à l’âge, afin de diminuer les faux positifs (comme vous l’avez peut-être lu dans l’article du 4 janvier 2015, avec le critère du d-dimères normal de « 10 x âge »… par exemple une dame de 82 ans avec un d-dimère à 750 serait considérée normale, car < 820, donc pas besoin d’imagerie chez elle). Reste que ce n’est pas simple tout cela ! J’ai donc été étonné de voir apparaître une nouvelle étude sur une règle provenant du registre du PERC, modifiée pour les patients âgés de 18-35 ans…
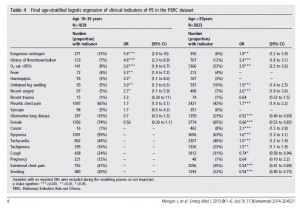
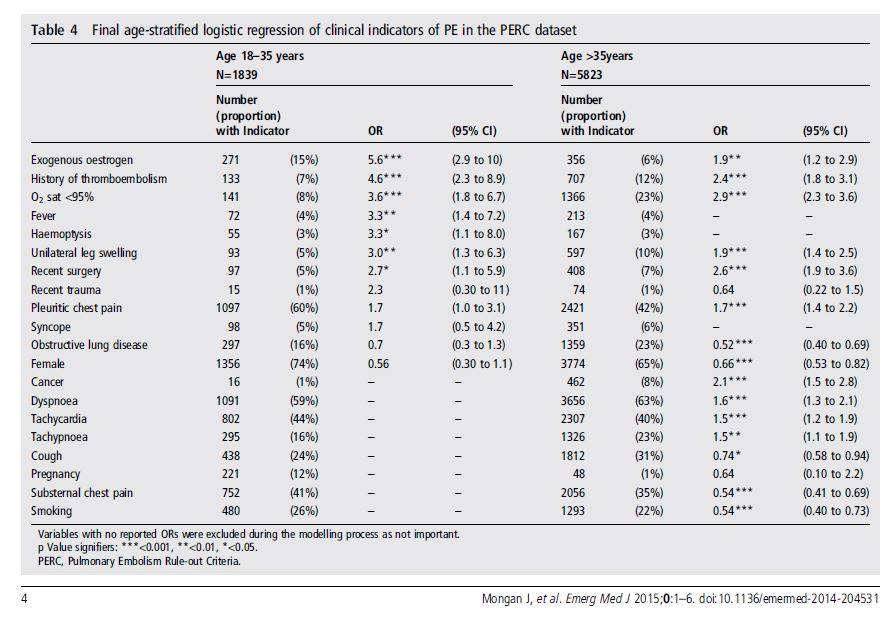
Cette analyse provenant de deux registres américains de patients consultants à l’urgence (dont le registre PERC) a décrit que le nombre d’embolies pulmonaires est 10 x plus faible chez les jeunes patients en bas de 35 ans, comparativement à ceux de plus de 65 ans. Pourtant, patients jeunes et vieux subissent le même nombre d’examens d’imagerie à la recherche de maladie thromboembolique. Il semblerait donc qu’une économie d’investigations serait souhaitable pour les jeunes patients. L’étude a aussi démontré de manière assez surprenante que la tachycardie n’était pas associée à une plus grande probabilité d’embolies chez les patients de moins de 35 ans. Par contre, la fièvre était associée à un risque accru, dans cette population. Les auteurs ont donc dérivé une nouvelle règle pour les patients en bas de 35 ans : le PERC-35. En résumé, ils ont enlevé le critère usuel de la tachycardie et l’ont remplacé par la température > 38 C. Ainsi, une jeune fille de 25 ans avec douleur costale pleurétique de la paroi, sans contraceptif oral, sans autre facteur de risque, avec une saturation à 98% et une température à 36.4 ne nécessiterait pas de d-dimères, même si elle était tachycarde à 110 à l’arrivée. Appliquer cette nouvelle règle dans la population du registre aurait permis de diminuer de 62 % les investigations, chez les 18-35 ans. De plus, la règle du PERC-35 chez les 18-35 ans aurait permis de réduire de 32% les investigations par rapport à la règle du PERC originale, avec un taux comparable d’embolies manquées (0.9% vs 0.8%, ce qui est similaire au faux négatif des d-dimères). Néanmoins, les auteurs soulignent qu’il faudra valider cette règle dans d’autres populations, car la banque des registres n’était pas assez grande pour permettre à la fois une dérivation et une validation de la règle du PERC-35.
Est-ce que cette étude vient vraiment simplifier mon questionnement ? J’ai bien peur que non… Avec désormais un score de Wells, une règle du PERC et une autre du PERC-35, on finit par « s’enfarger » dans les algorithmes ! Je retiens néanmoins de cette étude que les jeunes patients avec embolies pulmonaires sont plus à risque de désaturer <95 % et de présenter de la fièvre, plutôt que de la tachycardie. Je note aussi que l’utilisation de contraceptifs oraux et l’ATCD de maladie thromboembolique étaient les facteurs de risque les plus marquants dans cette jeune population.
Je pense à l’embolie pulmonaire lorsqu’un jeune patient présente avec une douleur pleurétique (OR 1.7), mais j’oublie parfois de questionner la prise de contraceptifs oraux (OR 5.6 ! ), qui est donc un facteur de risque beaucoup plus significatif !
Au bout du compte, pas de règle idéale ni de bon test sanguin pour éliminer cette maladie dangereuse… il faudra donc continuer de se creuser la tête !
Dr Frédéric Picotte
Médecin de famille
N.B : Vous trouverez ci-joint ma vision d’un aide-mémoire, avec flèches, adapté de l’étude et réorganisé en fonction de l’âge… au cas où ça pourrait m’être utile à 4h00 am lors de ma prochaine nuit !
Mongan J, Kline J, Smith-Bindman R. Age and sex-dependent trends in pulmonary embolism testing and derivation of a clinical decision rule for young patients. Emerg Med J doi:10.1136/emermed-2014-204531