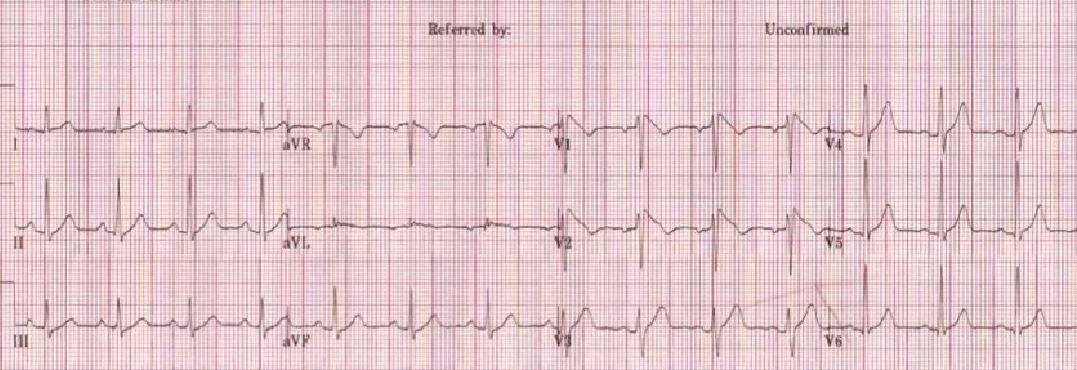
Homme de 37 ans en bonne santé avec perte de conscience dans les toilettes en se brossant les dents. Patient revenait d’un souper bien arrosé. Nie drogue outre ROH occasionnel. Asymptomatique, pas de céphalée / DRS / dyspnée. Lacération 2 cm au front à réparer. Glasgow normal, pas confus, signes vitaux et examen physique incluant neuro normaux. Premier épisode. ECG demandé (cf photo ici-haut). Dx?
La syncope se définit par une perte de conscience d’apparition brusque, de courte durée, avec perte de tonus musculaire, qui se veut rapidement auto-résolutive. Cette définition exclue donc les convulsions avec leur état post-ictal prolongé, ainsi que l’altération de l’état de conscience due à un coma ou un choc. La syncope peut être causée par des causes bénignes tel qu’un réflexe vaso-vagal, mais peut aussi représenter une cause cardiaque à haut risque de décès, chez une faible proportion de ces patients. L’histoire et l’examen physique sont la clé, avec évidemment un ECG !
Dans le cas présenté, on remarque immédiatement une drôle d’anomalie en V1-V2. Vous remarquerez l’apparence d’un bloc de branche droit, avec un QRS un peu élargi et un R’ (en bon français, deux ondes R qui donnent l’apparence des oreilles de lapin). J’ai d’ailleurs mis comme deuxième photo un bloc de branche droit (BBD) traditionnel, pour que vous puissiez comparer (cf photo noir et blanc en bas). Bref, hormis cette apparence de BBD en V1-V2, on remarque aussi un segment ST surélevé, en pente descendante, qui est très atypique pour un BBD. En effet, le BBD donnent généralement un ST abaissé ou isoélectrique en septal…
Votre œil aguerri ne vous trompe donc pas. Vous venez de reconnaître le fameux syndrome de Brugada. Cette anomalie à l’ECG qui se présente avec un pattern de BBD en V1-V2 et une surélévation du ST représente en fait une maladie génétique de transmission autosomique dominante, à pénétration variable. Cette maladie entraîne une dysfonction au niveau des canaux sodiques du système de conduction cardiaque. Cette maladie génétique est associée à un risque élevé de tachycardie et fibrillation ventriculaire, et donc de syncope en bas âge, voire mort subite.
L’âge moyen du premier épisode clinique pour les patients atteints du syndrome de Brugada est autour de 40 ans, avec une forte prédominance masculine. La prévalence est plus élevée dans les pays asiatiques du Sud-Est (environ 1/1000), mais a été bien décrite au Québec (Can J Cardiol. 2007 Oct;23 Suppl B:71B-75B.). La mort subite pendant le sommeil est une présentation fréquente, à rechercher dans les ATCD familiaux de vos patients qui consultent pour une syncope (ie y a-t-il quelqu’un dans votre famille qui est mort subitement d’une arythmie / dans son sommeil?) L’anomalie décrite ci-haut à l’ECG peut être transitoire, disparaître, apparaissant seulement après une épreuve d’effort, ou avec de la fièvre, des médicaments, un abus d’alcool ou de cocaïne.
Vous pensez avoir affaire à un Brugada ? Votre travail est fait. Appelez votre cardiologue ou votre centre de référence en électrophysiologie. Faxez l’ECG. Dans l’incertitude, si le cas présente de soir ou de nuit, observez-le en télémétrie en attendant. Vos spécialistes détermineront l’urgence du cas selon l’ECG, l’histoire et les ATCD familiaux. Un test de provocation avec des médicaments bloqueurs des canaux sodiques (antiarythmiques de classe I) peut être tenté par votre cardiologue pour préciser l’anomalie, au besoin. Une étude en électrophysiologie pourrait aussi confirmer le diagnostic. Le traitement ensuite est simple : un défibrillateur automatique implantable, ie le fameux pace défib.
Et avec un simple ECG, une autre vie de sauvée !
Dr Frédéric Picotte
Médecin de famille
http://lifeinthefastlane.com/what-is-brugada-syndrome/
(pour plus de détails…)
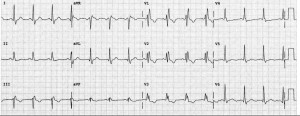
Ici-haut un ECG avec un BBD classique.
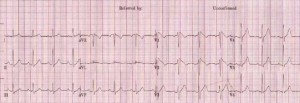
Ici-haut un ECG avec le ST surélevé en V1-V2, en pente descendante – syndrome de Brugada.